Zespół Crouzona: objawy, przyczyny, leczenie
Zespół Crouzona jest wadą twarzoczaszki wynikającą z nieprawidłowego zamknięcia lub rozwoju szwów czaszkowych iw konsekwencji powoduje różne anomalie twarzy i czaszki (Shneider i in., 2011).
Jest to patologia pochodzenia wrodzonego związana z obecnością częściowej lub całkowitej mutacji genu FGFR2, powiązanego z czynnikiem wzrostu fibroblastów (FGFR) (Szpital Dziecięcy w Seattle, 2016).

Klinicznie zespół Crouzona charakteryzuje się wybrzuszeniem lub wybrzuszeniem czołowej części czaszki, między innymi zmniejszeniem całkowitej objętości głowy, hipoplazją szczęki lub prawidłowym rozwojem oczodołów (Boston Children's Hospital, 2016).
Jeśli chodzi o diagnozę, objawy kliniczne zwykle nie są wyraźnie widoczne w momencie porodu. Ogólnie rzecz biorąc, cechy fizyczne przejawiają się zazwyczaj w wieku około dwóch lat. Zatem diagnoza jest potwierdzona na podstawie szczegółowego badania fizykalnego i badania genetycznego (Orphanet, 2013).
Chociaż nie ma lekarstwa na zespół Crouzona, istnieje wiele różnych podejść terapeutycznych, które mogą znacznie poprawić powikłania medyczne wynikające z tej patologii.
We wszystkich przypadkach leczenie z wyboru opiera się na pracy wielodyscyplinarnego zespołu: stomatologii, neurochirurgii, okulistyki, traumatologii, fizjoterapii, logopedii, neuropsychologii itp. (Association of Dentofacial Malformation and Abnormalities, 2012).
Charakterystyka zespołu Crouzona

W szczególności patologia ta została opisana początkowo w 1912 r. Przez chirurga francuskiego pochodzenia, Octavie Crouzon (Beltrán, Rosas i Jorges, X).
W pierwszych przypadkach klinicznych opisanych w literaturze medycznej i eksperymentalnej można było znaleźć wyraźne powiązanie objawów twarzoczaszki z nieprawidłowym tworzeniem szwów czaszkowych (Beltrán, Rosas i Jorges, X).
Najnowsze stwierdzenia tej patologii określają ją jako zaburzenie genetyczne wynikające z kraniosynostozy lub wczesnego zamknięcia kości tworzących czaszkę (Genetics Home Reference, 2016).
Konfiguracja czaszki w stadium niemowlęcym lub rozwojowym ma owalną strukturę, która jest szersza w tylnej części. Zatem części kostne (potyliczne, skroniowe, ciemieniowe i czołowe) są zwykle tworzone w piątym miesiącu ciąży i są prezentowane razem przez tkankę łączną lub włóknistą, szwy czaszkowe (Villareal Reyna, 2016).
Dzięki temu szwy czaszkowe umożliwiają wzrost objętości głowy i mózgu dzięki swojej elastyczności. Ponadto jego zamknięcie zaczyna się stopniowo rozwijać od 9 do 24 miesięcy (Villareal Reyna, 2016).
Gdy zachodzi zmiana tego procesu, taka jak craniostenoza, następuje wczesne zamknięcie tych struktur włóknistych (Villareal Reyna, 2016).
W ten sposób to wydarzenie uniemożliwia normalne kształtowanie się czaszki, twarzy i mózgu. W konsekwencji osoba dotknięta chorobą rozwinie wiele wad rozwojowych, które wpływają na oczy, położenie szczęki, kształt nosa, zębów lub tworzenie warg i podniebienia (Genetics Home Reference, 2016).
Pomimo faktu, że większość osób z zespołem Crouzona wykazuje normalne lub oczekiwane ubóstwo w swojej grupie wiekowej, nawykowy rozwój mózgu może zostać spowolniony, w wyniku czego mogą pojawić się różne trudności w uczeniu się, wraz z anomaliami Zęby dentystyczne i szczękowe znacznie spowalniają nabywanie języka (Genetics Home Reference, 2016).
Oprócz terminu najczęściej stosowanego, zespołu Crouzona, ta patologia może również pojawiać się w powiązaniu z innymi typami nazw: cranioostenoza typu Crouzona, dysostoza twarzoczaszki lub dysostoza twarzoczaszki Crouzona (National Organization for Rare Disorders, 2007).
Statystyki

Częstość występowania zespołu Crouzona oszacowano na około 16 przypadków na milion noworodków na całym świecie (Genetics Home Reference, 2016).
Dokładniej, szpital Seattle Chindre's (2016) stwierdza, że zespół Crouzona to patologia, która może wystąpić u 1, 6% osób na 100 000.
Ponadto, jest to jedna z patologii pochodzących z częstszej kraniosynotozy. Około 4, 5% osób, które cierpiały na kraniosynosto, cierpi na zespół Crouzona (Seattle Children's Hospital, 2016).
Z drugiej strony, w odniesieniu do rozpowszechnienia według różnicy płci, nie znaleziono danych statystycznych, które wskazywałyby na znaczny wzrost liczby przypadków w którymkolwiek z nich. Ponadto występowanie zespołu Crouzona nie było związane z konkretnymi regionami geograficznymi lub poszczególnymi grupami etnicznymi.
Objawy i objawy

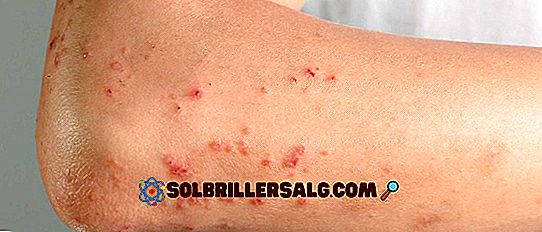
Charakterystyka kliniczna i typowe powikłania medyczne zespołu Crouzona mogą się znacznie różnić w poszczególnych osobnikach. Jednak głównym odkryciem jest obecność kraniosynostozy.
Kraniosynostoza
Autorzy, tacy jak Sanahuja i in., (2012), definiują kraniosynostozę jako zdarzenie patologiczne, które powoduje wczesne zespolenie jednego lub kilku szwów czaszkowych.
W ten sposób rozwój czaszki jest zdeformowany, rosnąc w kierunku równoległym do obszarów dotkniętych chorobą, to znaczy wzrost zwalnia w zespolonych szwach i stopniowo kontynuuje w otwartych szwach (Sanahuja i in., 2012).
W zespole Crouzona zamknięcie płytek kości czaszki ma miejsce w wieku 2 lub 3 lat przed urodzeniem, jednak w innych przypadkach może być widoczne po urodzeniu (Seattle Children's Hospital, 2016).
Ponadto stopień zaangażowania może być zmienny, w zależności od obszarów lub szwów dotkniętych fuzją.
W najcięższych przypadkach można zaobserwować połączenie szwów części kostnych, które tworzą czoło i wyższe boczne części czaszki, to znaczy szwy wieńcowe i strzałkowe, z jednej strony i szwy ciemieniowe z drugiej. Ponadto w innych przypadkach możliwe jest również wykrycie szwu tylnych struktur kości tylnej (National Organization for Rare Disorders, 2007).
Zatem kraniosynostoza jest zdarzeniem etiologicznym, które powoduje powstanie pozostałych objawów i powikłań medycznych typowych dla zespołu Crouzona (National Organization for Rare Disorders, 2007).
Wady czaszkowe
Połączenie szwów czaszkowych może prowadzić do szerokiego wzoru anomalii czaszkowych i wad rozwojowych, z których najpowszechniejsze to:
- Brachycefalia: można zaobserwować zmianę struktury głowy, wykazując zmniejszoną długość, wzrost szerokości i spłaszczenie obszarów tylnych i potylicznych.
- Scaphocephaly: w innych przypadkach zobaczymy głowę o wydłużonym i wąskim kształcie. Najbardziej przednie obszary rosną do przodu i do góry, podczas gdy w obszarach potylicznych można zaobserwować falisty lub kolczasty kształt.
- Trigonocefaly: w tym przypadku głowa wykazuje zniekształcenie w kształcie trójkąta, ze znacznym wybrzuszeniem czoła i ścisłym położeniem obu oczu.
- Czaszka lub koniczyna lub typ żurawinowy Keeblattschadel: ta zmiana stanowi specyficzny syndrom, w którym głowa uzyskuje formę koniczyny. W szczególności można zaobserwować obustronne wyeksponowanie obszarów skroniowych i górnej części głowy.
Zaburzenia oka
Obszar okulistyczny jest jednym z najbardziej dotkniętych zespołem Crouzona, niektóre z najczęstszych patologii mogą obejmować:
- Proptosis: koścista struktura oczodołów, rozwijają się one z niewielką głębokością, a zatem gałki oczne przedstawiają zaawansowaną pozycję, to znaczy wydają się wyróżniać z tych jam.
- Narażenie na zapalenie rogówki: nieprawidłowe położenie gałek ocznych, powodujące większą ekspozycję ich struktur, dlatego rozwój znacznego zapalenia tych struktur oka zlokalizowanych w obszarach przednich jest częsty.
- Zapalenie spojówek: podobnie jak w poprzednim przypadku, ekspozycja struktur ocznych może powodować rozwój infekcji, takich jak zapalenie spojówek, które powoduje zapalenie tkanek łącznych.
- Nadtelność oczna: u niektórych osób można zaobserwować znaczny wzrost odległości między oboma oczami.
- Rozbieżny zez lub egzotropia: w tym przypadku można zaobserwować brak symetrii lub równoległości między oboma oczami, to znaczy, gdy jedno lub oba oczy są skierowane w kierunku obszarów bocznych.
- zanik nerwu wzrokowego: może również wystąpić postępująca degeneracja zakończeń nerwowych, które są odpowiedzialne za przekazywanie informacji wzrokowych z okolic oczu do mózgu.
- Nistagmo: niektóre osoby uporczywie prezentują mimowolne ruchy oczu, z arytmiczną i szybką prezentacją.
- Zaćma: w tym przypadku soczewka oka staje się nieprzezroczysta, a zatem utrudnia przechodzenie światła do teriny w celu przetworzenia. Osoby dotknięte chorobą będą miały znaczne pogorszenie zdolności wzrokowych.
- Coloboma tęczówki: może pojawić się częściowy lub całkowity brak tęczówki, czyli obszar koloru oka.
- Upośledzenie wzroku: znaczna część dotkniętych chorobą osób wykazuje znaczne pogorszenie zdolności widzenia, w wielu przypadkach może to mieć postać ślepoty ze zmiennym nasileniem.
Wady rozwojowe twarzy
- Wybrzuszenie czołowe: jedną z najbardziej charakterystycznych cech zespołu Crouzona jest obecność wybrzuszonego lub wystającego czoła. Struktura kości czołowej ma tendencję do nadmiernego wzrostu.
- Wady nosa: w niektórych przypadkach można obserwować nos w postaci „dzioba papugi”, to znaczy, gdy końcówka nosa spada lub spada.
- Hipoplazja trzeciego twarzy: w tym przypadku występuje częściowy lub wolniejszy rozwój centralnych obszarów twarzy.
Wady rozwojowe ust i szczęki
- Hipoplazja szczęki: u dużej liczby osób będą mieli małą lub nierozwiniętą szczękę górną.
- Prognatyzm żuchwy: ta patologia charakteryzuje się widocznością lub tendencją do opuszczania dolnej szczęki, to znaczy jest umieszczona w bardziej zaawansowanej pozycji niż górna.
- Rozszczep podniebienia: w niektórych przypadkach można zaobserwować niepełne zamknięcie dachu podniebienia, nawet struktury wargowej.
- Wada zgryzu zębowego: niewspółosiowość zębów lub zmiana położenia zgryzu jest jednym z najczęstszych ustaleń szczęki i policzka.
Zmiany neurologiczne i neuropsychologiczne
Wady czaszkowe mogą zapobiec normalnemu i wykładniczemu wzrostowi struktur mózgu, a zatem prowadzić do zmiennej obecności różnych anomalii, takich jak:
- Ból głowy i nawracający ból głowy.
- Epizody konwulsyjne.
- Upośledzenie umysłowe.
- Postępujący wodogłowie.
- Zwiększenie ciśnienia śródczaszkowego.
Przyczyny
Genetyczne pochodzenie zespołu Crouzona jest związane ze specyficzną mutacją genu FGFR2 (Genetics Home Reference, 2016).
W szczególności gen ten pełni podstawową funkcję dostarczania niezbędnych instrukcji do rozwoju czynnika wzrostu fibroblastów.
Są one między innymi odpowiedzialne za sygnalizację niedojrzałym komórkom ich konwersji lub różnicowania do komórek kostnych podczas etapu rozwoju embrionalnego (Genetics Home Reference, 2016).
W przypadku zespołu Crouzona specjaliści proponują zwiększenie lub przeszacowanie sygnalizacji przez białko FGFR2, aw konsekwencji kości czaszki mają tendencję do przedwczesnego stopienia się (Genetics Home Reference, 2016).
Chociaż główna mutacja została zidentyfikowana w genie FGFR2 zlokalizowanym na chromosomie 10, niektóre raporty kliniczne powiązały przebieg kliniczny tej patologii z mutacją genu FGFR3 na chromosomie 4 (The Craniofacial Association, 2016).
Diagnoza
Jak już zauważyliśmy, większość dotkniętych chorobą osób zaczyna rozwijać wyraźne cechy fizyczne na etapie dzieciństwa, zwykle zaczynając od 2 roku życia. Niewiele jest przypadków, w których najbardziej charakterystyczne oznaki i objawy są bezpośrednio zauważalne przy urodzeniu (Seattle Children's Hospital, 2016).
Ogólnie rzecz biorąc, początkowy etap zespołu Crouzonsa opiera się zasadniczo na identyfikacji cech klinicznych czaszkowo-twarzowych. Ponadto, aby potwierdzić pewne cechy lub nieprawidłowości kości, można zastosować różne testy laboratoryjne: tradycyjne radiogramy, skomputeryzowana tomografia osiowa, biopsja skóry itp. (Szpital Dziecięcy w Seattle, 2016).
Ponadto badania genetyczne są niezbędne do określenia obecności mutacji genetycznych i zidentyfikowania możliwego wzorca dziedzicznego (Szpital Dziecięcy w Seattle, 2016).
Leczenie
Obecnie badania eksperymentalne nie zdołały zidentyfikować żadnego rodzaju terapii spowalniającej fuzję czaszkową. Dlatego interwencje są głównie ukierunkowane na leczenie objawowe i kontrolę.
Zespoły odpowiedzialne za leczenie tej patologii są zazwyczaj szkolone przez specjalistów z różnych dziedzin: chirurgii, pediatrii, fizjoterapii, logopedii, psychologii, neuropsychologii itp.
Dzięki obecnym postępom w procedurach i narzędziach chirurgicznych wiele wad rozwojowych twarzoczaszki można naprawić z dużym odsetkiem sukcesów.